© Borgis - Nowa Pediatria 1/2003, s. 99-103
Iwona Ignyś1, Hanna Krauss2, Waldemar Malewski1, Przemysław Sosnowski2, Marian Krawczyński1
Wpływ leczenia 5ASA na wykładniki stresu oksydacyjnego u dzieci z nieswoistymi zapaleniami jelita grubego
The influence of treatment with 5-ASA on oxidantive stress exponents in children with inflammatory bowel disease
1 z Kliniki Gastroenterologii Dziecięcej i Chorób Metabolicznych
2 z Katedry i Zakładu Fizjologii Akademii Medycznej im. K. Marcinkowskiego w Poznaniu
Streszczenie
The aim of the study was evaluate: the exponents of antioxidantive and prooxidantive mechanisms in the course of inflammatory bowel disease, if the application of treatment leading to clinical remission is connected with the changes of the examined mechanisms.
The study was performed in a group of 35 children aged 8-17 with IBD, which divided into three subgroups: I. (14 children) with UC, II. (6 children) CD, III. (15 children) NC. The obtained results were compared with 15 children´s control group (IV).
The diagnosis was made on the basis of care history, clinical evaluation of morphological picture in colonoscopy and/or rectoscopy connected with histological evaluation of colon mucosa.
The level of malonyldialdehyde (MDA) in blood was marked acc. to Okhawa´s method, and the activity of sodium dismuthase (SOD) (by means of Misra-Fridovich´ method) before, 3 and 6 month after treatment.
The increase of prooxidantive processes was stated, particularly in the group of IBD children. The applied treatment decreased but not normalized the exponents of prooxidantive processes in children with IBD. It was proven that domination of prooxidantive processes and significant decrease of enzymatic proteins´ activity may constitute a potential mechanism of tissue damage in gastrointestinal inflammatory conditions and at the same time suggests the possibility of applying new antioxidantive therapy.

Długotrwała ekspozycja przewodu pokarmowego na antygeny pokarmowe, bakteryjne i wirusowe prowadzi do występowania przewlekłych zmian zapalnych, w etiopatogenezie których zwraca uwagę rola aktywnych form tlenowych oraz enzymatycznego i nieenzymatycznego systemu antyoksydacyjnego (1). Wiąże się to z uwalnianiem mediatorów procesów zapalnych, nadmierną generacją aktywnych form tlenowych i prawdopodobnie niedostateczną aktywnością antyoksydacyjnych mechanizmów obronnych, która może wzmagać wolnorodnikowy mechanizm uszkodzenia ściany jelita (24). Mimo iż rośnie liczba danych dokumentujących rolę stresu oksydacyjnego i mechanizmów antyoksydacyjnych w procesach chorobowych przewodu pokarmowego, wiedza ta jest niewystarczająca (4, 11, 12, 16, 18, 21, 29). Nadal niewiele jest doniesień na temat roli wolnych rodników i ich „zmiataczy” w klinice wieku rozwojowego.
Stąd też celem pracy była:
1. Ocena, czy w związku z niejednorodną etiologią wybranych chorób istnieją różnice w aktywności wymienionych mechanizmów.
2. Próba odpowiedzi, czy stosowanie leczenia prowadzącego do remisji klinicznej związane jest ze zmianą aktywności badanych mechanizmów.
Materiał i metody
Badania przeprowadzono u 35 dzieci w wieku od 8-17 lat z nieswoistym zapaleniem jelit, wśród których wyodrębniono trzy podgrupy (tab. 1):
I grupa 14 dzieci z wrzodziejącym zapaleniem jelita grubego (wzjg);
II grupa 6 dzieci z chorobą Leśniowskiego-Crohna (ch L-C);
III grupa 15 dzieci z niespecyficznym zapaleniem jelita grubego (nzjg).
Tabela 1. Charakterystyka dzieci z nieswoistymi zapaleniami jelit.
| Grupa pacjentów | I | II | III |
| Liczba | 14 | 6 | 15 |
| Wiek | 8-17 | 1-16 | 12-16 |
| Aktywność choroby | 6-9 | 30-50 | |
| Wskaźnik zmian endoskopowch | >6 | >6 | <6 |
| Czas trwania choroby | 3-6 miesięcy | 6-9 miesięcy | 2-3 miesiące |
Aktywność choroby (AI): grupa I – wg Truelove-Wittsa w modyfikacji Ryżko;
Grupa II – wg Hyamsa w modyfikacji Ryżko;
Wskaźnik zmian endoskopowych (EI): wg Rachmilewitza.
Uzyskane dane porównywano z wynikami 15 zdrowych dzieci z grupy kontrolnej (IV). Rozpoznanie choroby ustalono na podstawie wywiadu, oceny klinicznej, obrazu morfologicznego w badaniu kolonoskopowym i/lub rektoskopowym połączonych z oceną histologiczną śluzówki jelita grubego. Wykonane badania mikrobiologiczne wykluczyły tło infekcyjne. Badania endoskopowe i biochemiczne wykonywane były w momencie rozpoznania, 3 oraz 6 miesięcy po rozpoczęciu leczenia. Powyższe przedziały czasowe oparto na podstawie przyjętych zasad klinicznych badań kontrolnych u dzieci z ww. rozpoznaniami. Wybór leczenia nieswoistych zapaleń jelit uzależniono od ciężkości objawów zasięgu zmian i aktywności choroby. Podstawowym lekiem była sulfasalazyna lub czysta forma 5-ASA w dawce 0,1-0,3.kg mc/dobę. W II grupie pacjentów leczenie uzupełniono o nitroimidazol w dawce 15-20 mg/kg m.c.
Grupę kontrolną (IV) stanowiło 15 zdrowych dzieci zakwalifikowanych do zabiegu korekcyjnego skrzywionej przegrody nosa. W wywiadzie nie ujawniono żadnego procesu zapalnego w ciągu 3 miesięcy poprzedzających zabieg. W grupie tej nie wykonywano badań endoskopowych przewodu pokarmowego.
U wszystkich dzieci oznaczono w krwinkach czerwonych stężenie dialdehydu malonowego (MDA), a w hemolizatach krwinkowych aktywność dysmutazy ponadtlenkowej (SOD).
Stężenie MDA oznaczano w krwinkach czerwonych wg Okhawy (25), która oparta jest na reakcji kwasu tiobarbiturowego (TBA) z dialdehydem malonowym, wtórnym produktem peroksydacji lipidów.
Aktywność dysmutazy ponadtlenkowej (SOD) w hemolizatach krwinkowych oznaczono metodą wg Misra i Fridovich (22), która oparta jest na wykorzystaniu zjawiska hamowania przez enzym reakcji samoutleniania adrenaliny do adrenochromu w środowisku zasadowym.
Uzyskane wyniki poddano analizie statystycznej przy pomocy programu Excel. Dla każdej z grup wyliczono wartość średnią i odchylenie standardowe. Istotność różnic między średnimi oceniano na podstawie testu t-Studenta, przyjmując znamienność różnic dla p<0,05.
Badania uzyskały akceptację Komisji Bioetycznej ds. Badań Naukowych przy Akademii Medycznej im. Karola Marcinkowskiego w Poznaniu. Zarówno w grupach dzieci objętych badaniem jak i w grupie kontrolnej uzyskano zgodę rodziców na wykonanie badań.
Wyniki
Stężenie dialdehydu malonowego w hemolizatach krwinkowych
W grupie IV, dzieci zdrowych, stężenie MDA w krwinkach czerwonych wyniosło średnio 24,82?3,78 mol/gHb.
W grupie I, stężenie MDA przed leczeniem, było wyż-sze o 37,3% w porównaniu do wartości uzyskanych w grupie IV i wyniosło 34,09?4,12 mol/gHb. Po 3 mies. leczenia wynosiło 29,89?3,24 mol/gHb, a po 6 mies.: 28,75?3,91 mol /gHb (p<0,05).
W grupie II, stężenie MDA przed leczeniem było wyż-sze o 47,1% w porównaniu ze stężeniem u dzieci z grupy IV i wyniosło 36,51?4,23 mol/gHb. Po zastosowanym leczeniu obserwowano tendencję zniżkową: po 3 mies. stężenie MDA wynosiło 29,11?2,77 mol/gHb, po 6 mies. natomiast 26,92?3,36 mol/gHb (p<0,05).
W grupie III stężenie MDA wyniosło średnio 37,64?4,31?mol/gHb i było wyższe o 51,7% w stosunku do stężenia u dzieci z grupy IV. Po 3 mies. od rozpoczęcia leczenia wynosiło 28,15?2,82 mol/gHb, po 6 mies. 26,93?3,58 mol/gHb (p<0,05).
Aktywność dysmutazy ponadtlenkowej (SOD) w krwinkach czerwonych
W grupie I, aktywność SOD przed leczeniem była niższa o 54,6% w porównaniu z aktywnością tego enzymu u dzieci z grupy IV i wynosiła 550,29?63,38 U/gHb. Po zastosowaniu leczenia spostrzegano stopniowy wzrost aktywności SOD. 3 mies. od rozpoczęcia leczenia aktywność SOD wynosiła 713,52?62,56 U/gHb, a po 6 mies. 895,15?43,61 U/gHb (p<0,05).
W grupie II aktywność SOD przed rozpoczęciem leczenia była najniższa i wynosiła 404,25?38,29 U/gHb. Oznacza to, że była niższa o 66,7% w porównaniu z aktywnością u dzieci w grupie kontrolnej. Po 3 mies. od rozpoczęcia leczenia aktywność SOD wzrosła do 813,12?47,80 U/gHb. Natomiast po 6 mies. wzrost aktywności był mniej dynamiczny i wynosił 952,15?52,16 U/gHb (p<0,05).
W grupie III aktywność SOD przed leczeniem wyniosła średnio 766,53?47,45 U/gHb i była niższa o 37,6% w stosunku do jej aktywności u dzieci w grupie kontrolnej (p<0,05).
U dzieci w okresie remisji nieswoistych zapaleń jelita grubego aktywność SOD wynosiła 1041,59?86,54U/gHb i była wyższa o 49,78% w porównaniu z aktywnością tego enzymu w okresie aktywnego procesu chorobowego (p<0,05).
Uzyskane wyniki przedstawiono na rycinach 1 i 2 podając wartości średnie badanych parametrów, a dane liczbowe w tabeli 2. W opisie wyników przedstawiono wartości średnie i odchylenia standardowe (SD).
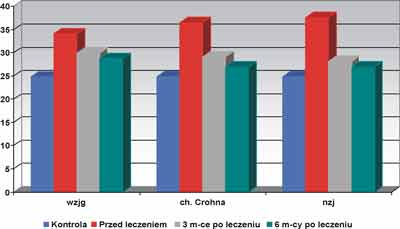
Ryc. 1. Stężenie dialdehydu malonowego (µmol/gHb) (MDA) w krwinkach dzieci leczonych z powodu IBD.
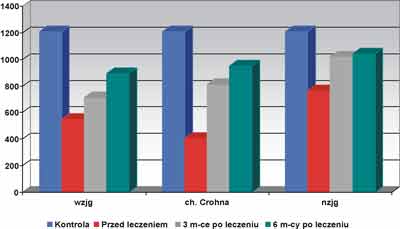
Ryc. 2. Aktywność dysmutazy ponadtlenkowej, SOD (U/gHb) w hemolizatach krwinek dzieci leczonych z powodu IBD.
Tabela 2. Stężenie dialdehydu malonowego (µmol/gHb)w krwinkach czerwonych dzieci z IBD.
| Grupa badana | I | II | III | IV |
| średnia | X?SD | X?SD | X?SD | X?SD |
| przed | 34,09?4,12 | 36,51?4,23 | 37,64?4,30 | 24,82?3,78 |
| 3 miesiące po leczeniu | 29,89?3,24 | 29,11?2,77 | 28,15?2,82 | |
| 6 miesięcy po leczeniu | 28,75?3,91 | 26,92?3,36 | 26,93?3,58 | |
| | <0,05 | <0,05 | <0,05 | |
Dyskusja
Przewlekłe nieswoiste zapalenia jelit stanowią niejednorodną grupę schorzeń przewodu pokarmowego, etiopatogeneza których pozostaje nadal nieznana, a coraz częściej podnosi się udział stresu oksydacyjnego w wywoływaniu zmian chorobowych jelita grubego (4, 8, 13, 14, 20, 29).
Wykładnikami stresu oksydacyjnego, prócz oceny stężenia MDA jest zmiana aktywności enzymów antyoksydacyjnych, przedstawicielem których jest dysmutaza ponadtlenkowa (SOD) (10, 20, 24, 26).W prezentowanych badaniach obserwowano obniżenie aktywności SOD u dzieci z nieswoistymi zapaleniami jelit, szczególnie z histopatologicznym rozpoznaniem choroby Leśniowskiego-Crohna. Z danych z piśmiennictwa wynika, że podanie SOD zmniejsza peroksydację lipidów i zapobiega uszkadzającemu działaniu produktów peroksydacji na błonę śluzową przewodu poka„mowego”(17, 20, 26).
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
24 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
59 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
119 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 28 zł
Piśmiennictwo
1. Babiy A.V. et al.: Free Radicals: From Basic Science to Medicine, ed. Birkhäuser, Verlag, Basel, 1993, 340-348. 2. Cichy W. i wsp.: Rola witamin antyoksydacyjnych w zapobieganiu powysiłkowemu stresowi oksydacyjnemu. Med. Spotriva, 1999, 3, Suppl. 1:61-68. 3. Cohen M.V.: Free radicals in ischemic an reperfusion myocardial injury:is this the time for clinical trials. Ann. Intern.Med., 1989, 111:918-931. 4. Conner E. et al.: Reactive oxygen metabolites. Therapeutic implications of their role in inflammatory disease. Clin. Immunother. 1995, (3):438-448. 5. Del Maestro R.F. et al.: Increase in microvascular permeability induced by enzymatically generated free radicals:In vivio study. Microvasc. Res., 1981, 22:239-254. 6. Farber J.L.: Biology of diesease. Mechanisms of cell injury by activated oxygen species. Lab, Invest, 1990, 62:670-679. 7. Gadaleta D. et al.: Neutrophil leukotriene generation and pulmonary dysfunction after abdominal aortic aneurysm repair. Surgery. 1994, 116(5):847-852. 8. Grisham M.B. et al.: Nitric oxide inhibition and chronic granulomatous colitis. J. Pharmacol. Exp. Ther., 1994, 271:1114-1121. 9. Halliwell B.: Reactive oxygen species in living systems-source, biochemistry and role in human disease. Am. J. Med 1991, 91:14-22. 10. Hinder R. A., Stein H. J.: Oxygen - derived free radicals. Arch. Surg., 1991, 126:104-105. 11. Ignyś I. i wsp.: Wpływ leczenia ranitydyną na wykładniki stresu oksydacyjnego u dzieci w stanach zapalnych błony śluzowej żołądka i dwunastnicy oraz chorobie wrzodowej. Gastroenterologia Polska, 1999, 6(4):285-292. 12. Ignyś I. i wsp.: Udział alergii pokarmowej w nieswoistych zapaleniach jelit u dzieci i młodzieży. Nowiny Lekarskie, 1997, 66, suppl. 1. 135-140. 13. Kazi N. et al.: Modulation of neutrofil function by novel colonic factors: possible role in the pathophysiology of ulcerative colitis. J. Lab. Clin. Med. 1995, 126, (1):70-80. 14. Kim Y.S., Byrd J.C.: Ulcerative colitis: A specific mucin defect? Gastroenterology 1984, 87:1193-1195. 15. Konya L. et al.: Effect of free radicals in ischemic renal failure in the dog. Acta Physiol. Hungar. 1990, 76:319-331. 16. Kowalewska-Kantecka B. i wsp.: Całkowita aktywność przeciwutleniająca (TRAP) w martwiczym zapaleniu jelita. Przeg.Pediatr.1996, 3 (supl.1):256-261. 17. Kozol R. et al.: Neutrophil-mediated injury to gastric mucosal surface cells. Dig. Dis. Sci. 1994, 39(1):138-144. 18. Krauss H. i wsp.: Wykładniki stresu oksydacyjnego u dzieci z alergią pokarmową. Ped. Pol. 1999, 74, (2):125-134. 19. Lefkowitz D.L. et al.: Neutrofil-macrophag interaction: paradigm for chronic inflammation. Med. Hypotheses.1995, 44, (1):58-62. 20. Lith-Brody L. et al.: Increased oxidative stres and decreased antioxydant defenses in mucosa of inflammatory bowel disease. Dig. Dis. Scien. 1996, 41, (10): 2078-2086. 21. Malewski W. i wsp.: Stres oksydacyjny i czynniki antyoksydacyjne w patologii gastroenterologicznej. Ped. Prakt. 1995, 3:253-259. 22. Misra H.P., Fridovich J.: The role of superoxide anion in the autoxidation of epinephrine and a simple assay for superoxide dismutase. J.Biol. Chem. 1972, 247(10):3170-3175. 23. Nielsen V.G., et al.: Xantine oxidase mediates myocardial injury after hepatoenteric ischemia-reperfusion, Crit. Care. Med. 1997, 25, (6):1044-1050. 24. Niki E.: Antioxidant compounds. Free Radic. Biol. Med. 1990, 9 (suppl.1):9-13. 25. Okhawa H. et al.: Assay for lipid peroxides in animal tissues tiobarbituricacid reaction. Anal. Biochem. 1979, 95:351-358. 26. Takeuchi K. et al.: Diethyldithiocarbamate, a superoxide dismutase inhibitor, reduces indomethanic – induced gastric lesions in rats. Digestion 1996, (57):201-209. 27. Travis S.P., Jewell D.P.: Salicylates for ulcerative colitis – their mode of action. Pharmacol. Ther. 1994, 63, (2):135-161. 28. Wong P.Y. et al.: Antibodies to intercellular adhesion molecule-1 ameliorate the inflammatory response in acetic acid-induced inflammatory bowel disease. J. Pharmacol. Exp. Ther. 1995, 274, (1):475-480. 29. Yamada T, Grisham M.B.: Role of neutrophil-derived oxidants in the pathogenesis of intestinal inflammation. Klin. Wochenschr.1995, 69, (21-23):988-994. 30. Yassin M.M.I. et al.: Mortality following lower limb ischemia-reperfusion: a systemic inflammatory respons? World J. Surg.1996, 20:961-967.


