*Jan Styczyński1, Krzysztof Czyżewski1, Patrycja Zalas-Więcek2, Monika Pogorzała1, Magdalena Dziedzic1, Olga Gryniewicz-Kwiatkowska3, Aneta Czajńska-Deptuła3, Elwira Kulicka3, Bożenna Dembowska-Bagińska3, Katarzyna Semczuk4, Katarzyna Dzierżanowska-Fangrat4, Anna Szmydki-Baran5, Łukasz Hutnik5, Michał Matysiak5, Liliana Chełmecka-Wiktorczyk6, Walentyna Balwierz6, Joanna Klepacka7, Renata Tomaszewska8, Tomasz Szczepański8, Olga Zając-Spychała9, Jacek Wachowiak9, Ninela Irga-Jaworska10, Ewa Bień10, Elżbieta Drożyńska10, Marcin Płonowski11, Maryna Krawczuk-Rybak11, Tomasz Ociepa12, Magdalena Bartnik12, Paweł Wawryków12, Filip Pierlejewski13, Wojciech Młynarski13, Zuzanna Gamrot-Pyka14, Mariola Woszczyk14, Zofia Małas15, Wanda Badowska15, Agnieszka Urbanek-Dądela16, Grażyna Karolczyk16, Weronika Stolpa17, Grażyna Sobol-Milejska17, Agnieszka Zaucha-Prażmo18, Jerzy R. Kowalczyk18, Jolanta Goździk19, Jowita Frączkiewicz20, Małgorzata Salamonowicz20, Ewa Gorczyńska20, Krzysztof Kałwak20, Alicja Chybicka20, Eugenia Gospodarek-Komkowska2, Mariusz Wysocki1
Analiza epidemiologiczna zakażeń gronkowcowych wśród pacjentów leczonych w pediatrycznych ośrodkach hematoonkologicznych i transplantacji szpiku kostnego – raport 2016
Epidemiological analysis of staphylococci infections in patients treated for malignancy or undergoing stem cell transplant – update report 2016
1Katedra Pediatrii, Hematologii i Onkologii, Uniwersytet Mikołaja Kopernika – Collegium Medicum im. Ludwika Rydygiera w Bydgoszczy
Kierownik Katedry: prof. dr hab. med. Mariusz Wysocki
2Katedra i Zakład Mikrobiologii, Uniwersytet Mikołaja Kopernika – Collegium Medicum im. Ludwika Rydygiera w Bydgoszczy
Kierownik Zakładu: prof. dr hab. med. Eugenia Gospodarek-Komkowska
3Klinika Onkologii, Instytut „Pomnik – Centrum Zdrowia Dziecka”, Warszawa
Kierownik Kliniki: prof. dr hab. med. Bożenna Dembowska-Bagińska
4Zakład Mikrobiologii i Immunologii Klinicznej, Instytut „Pomnik – Centrum Zdrowia Dziecka”, Warszawa
Kierownik Zakładu: prof. dr hab. med. Katarzyna Dzierżanowska-Fangrat
5Katedra i Klinika Pediatrii, Hematologii i Onkologii, Warszawski Uniwersytet Medyczny
Kierownik Kliniki: prof. dr hab. med. Michał Matysiak
6Katedra i Klinika Onkologii i Hematologii Dziecięcej, Uniwersytecki Szpital Dziecięcy w Krakowie, Uniwersytet Jagielloński – Collegium Medicum
Kierownik Kliniki: prof. dr hab. med. Walentyna Balwierz
7Zakład Mikrobiologii Klinicznej, Uniwersytecki Szpital Dziecięcy w Krakowie, Uniwersytet Jagielloński – Collegium Medicum
Dyrektor Szpitala: dr hab. med. Maciej Kowalczyk
8Katedra i Klinika Pediatrii, Hematologii i Onkologii Dziecięcej, Zabrze, Śląski Uniwersytet Medyczny w Katowicach
Kierownik Kliniki: prof. dr hab. med. Tomasz Szczepański
9Klinika Onkologii, Hematologii i Transplantologii Pediatrycznej, Uniwersytet Medyczny im. Karola Marcinkowskiego w Poznaniu
Kierownik Kliniki: prof. dr hab. med. Jacek Wachowiak
10Katedra i Klinika Pediatrii, Hematologii i Onkologii, Gdański Uniwersytet Medyczny
Kierownik Kliniki: prof. dr hab. med. Elżbieta Drożyńska
11Klinika Onkologii i Hematologii Dziecięcej, Uniwersytet Medyczny w Białymstoku
Kierownik Kliniki: prof. dr hab. med. Maryna Krawczuk-Rybak
12Klinika Pediatrii, Hematologii i Onkologii Dziecięcej, Pomorski Uniwersytet Medyczny w Szczecinie
Kierownik Kliniki: prof. dr hab. med. Tomasz Urasiński
13Klinika Pediatrii, Onkologii, Hematologii i Diabetologii, Uniwersytet Medyczny w Łodzi
Kierownik Kliniki: prof. dr hab. med. Wojciech Młynarski
14Oddział Hematologii i Onkologii Dziecięcej, Chorzowskie Centrum Pediatrii i Onkologii im. dr. Edwarda Hankego
Kierownik Oddziału: dr med. Mariola Woszczyk
15Oddział Kliniczny Onkologii i Hematologii Dziecięcej, Wojewódzki Specjalistyczny Szpital Dziecięcy im. Prof. Stanisława Popowskiego w Olsztynie
Kierownik Oddziału: dr med. Wanda Badowska
16Oddział Onkologii i Hematologii Dziecięcej, Wojewódzki Szpital Zespolony w Kielcach, Świętokrzyskie Centrum Pediatrii, II Klinika Pediatrii
Kierownik Oddziału: lek. med. Grażyna Karolczyk, 17Oddział Onkologii, Hematologii i Chemioterapii, Klinika Pediatrii, Śląski Uniwersytet Medyczny w Katowicach
Kierownik Oddziału: dr med. Grażyna Sobol
18Klinika Hematologii, Onkologii i Transplantologii Dziecięcej, Uniwersytet Medyczny w Lublinie
Kierownik Kliniki: prof. dr hab. med. Jerzy R. Kowalczyk
19Ośrodek Transplantacji, Uniwersytecki Szpital Dziecięcy w Krakowie, Katedra Immunologii i Transplantologii Klinicznej, Uniwersytet Jagielloński – Collegium Medicum
Kierownik Ośrodka: dr hab. med. Jolanta Goździk
20Katedra i Klinika Transplantacji Szpiku, Onkologii i Hematologii Dziecięcej, Uniwersytet Medyczny im. Piastów Śląskich we Wrocławiu
Kierownik Kliniki: prof. dr hab. med. Alicja Chybicka
Streszczenie
Wstęp. Gronkowce są jednym z najczęstszych patogenów wpływających na powikłania u pacjentów poddawanych chemioterapii.
Cel pracy. Ocena występowania zakażeń gronkowcowych u pacjentów onkologicznych leczonych w oddziałach hematoonkologii (PHO) lub poddawanych przeszczepieniu komórek krwiotwórczych (HSCT) w krajowych ośrodkach hematoonkologii dziecięcej w latach 2014-2015 oraz ich porównanie z okresem 2012-2013.
Materiał i metody. Analizie poddano 1846 pacjentów PHO oraz 342 pacjentów HSCT z okresu 2014-2015. Wyniki porównano z danymi za okres 2012-2013.
Wyniki. W latach 2014-2015 odsetek chorych, u których rozpoznano zakażenie, wyniósł 13,7% (252/1846) wśród pacjentów PHO oraz 12,3% (42/342) u pacjentów HSCT (p = 0,7). W latach 2012-2013 kumulacyjna częstość zakażeń gronkowcowych wynosiła odpowiednio 6,7 (118/1768) i 8,4% (26/308), tj. dwukrotny wzrost zakażeń gronkowcowych (p < 0,0001) w latach 2014-2015 wśród pacjentów PHO. W obu analizowanych grupach najczęstszym czynnikiem etiologicznym zakażeń był Staphylococcus epidermidis (46,9% w PHO; 46,6% w HSCT). Skuteczną terapię zakażeń osiągnięto w 99,1% epizodów u pacjentów PHO oraz 98,3% u pacjentów HSCT. Zgony związane z niepowodzeniem terapii zakażeń w oddziałach PHO (2/341) wystąpiły w fazie progresji choroby podstawowej po okresie 9-14 dni leczenia; w grupie pacjentów poddanych HSCT odnotowano jeden zgon (1/58) po 34 dniach terapii u pacjenta ze współistniejącym zakażeniem CMV oraz GVHD.
Wnioski. Częstość występowania zakażeń gronkowcowych wśród pacjentów PHO oraz poddanych HSCT nie różni się w sposób istotny statystycznie. W odniesieniu do lat 2012-2013 odnotowano dwukrotny wzrost częstości zakażeń gronkowcowych w grupie pacjentów oddziałów hematoonkologicznych. Skuteczność leczenia zakażeń gronkowcowych wyniosła ponad 98%, a niepowodzenia terapii zakażeń gronkowcowych były związane z progresją choroby podstawowej u pacjentów oddziałów hematoonkologicznych lub z ciężkimi powikłaniami poprzeszczepowymi.
Summary
Introduction. Staphylococci are one of the most frequent pathogens complicating therapy in patients undergoing chemotherapy.
Aim. Analysis of incidence of infections with staphylococci in patients treated for malignancy in pediatric hematology and oncology departments (PHO) or undergoing hematopoietic stem cell transplantation (HSCT) in 2014-2015 in comparison to data from 2012-2013.
Material and methods. A total number of 1846 PHO and 342 HSCTs patients treated in 2014-2015 were included into the study. The results were compared to those obtained in historical data from 2012-2013, published previously.
Results. In 2014-2015 the incidence of staphylococcal infections reached 13.7% (252/1846) in PHO and 12.3% (42/342) in HSCT patients (p = 0.7). The cumulative incidences in 2012-2013 were 6.7 (118/1768) and 8.4% (26/308), respectively. Thus, the incidence increased 2-fold (p < 0.0001) in 2014-2015 in PHO setting. The most frequently diagnosed bacterial strain was Staphylococcus epidermidis: 46.9% in PHO and 46.6% in HSCT patients. Antibacterial therapy was effective in 99.1% episodes in PHO and 98.3% episodes in HSCT patients. Deaths related to staphylococcal infections occurred in 3 cases, including 2 PHO (2/341) patients in relapsing/refractory primary disease, and 1 HSCT patient (1/58) with MDS complicated with CMV and GVHD.
Conclusions. The incidence of staphylococcal infections among PHO patients or undergoing HSCT did not differ significantly. In comparison to data from 2012-2013, a 2-fold increase in incidence of staphylococcal infections was reported in PHO patients. The efficacy of anti-staphylococcal treatment was over 98%, and fatal outcome of this treatment was related to progression of primary disease in PHO patients or to severe post-transplant complications.

WSTĘP
Dzieci poddawane chemioterapii z powodu choroby nowotworowej w oddziałach hematoonkologii (ang. pediatric hematology and oncology – PHO) lub przeszczepieniu komórek krwiotwórczych (ang. hematopoietic stem cell transplantation – HSCT) są narażone na powikłania infekcyjne, zwłaszcza w okresach mielosupresji lub w trakcie leczenia immunosupresyjnego z powodu choroby przeszczep-przeciwko-gospodarzowi (ang. graft versus host disease – GVHD). Zbiorcze analizy pokazują, że u około 13-60% pacjentów w tych grupach dochodzi do rozwoju bakteriemii, związanej z dużym ryzykiem śmiertelności w trakcie leczenia choroby zasadniczej (1, 2).
W analizie epidemiologicznej polskich ośrodków onkologii i hematologii dziecięcej, w tym ośrodków przeszczepiania komórek krwiotwórczych obejmujących lata 2012-2013, stwierdzono, że najczęściej izolowanymi bakteriami Gram-dodatnimi spoza przewodu pokarmowego były gronkowce, w tym u 67,7% pacjentów PHO i u 43,8% pacjentów po HSCT (p < 0,001) dodatnich posiewów, głównie krwi (3). Szczegółową analizę tych zakażeń przedstawiono w pracy opublikowanej w 2015 roku (4).
CEL PRACY
Celem pracy jest ocena epidemiologii i wyników leczenia zakażeń gronkowcowych u dzieci z chorobami nowotworowymi i/lub poddawanymi przeszczepieniu komórek krwiotwórczych w polskich ośrodkach pediatrycznych w latach 2014-2015 oraz ich porównanie z okresem 2012-2013.
MATERIAŁ I METODY
Analizie retrospektywnej poddano pacjentów z chorobami hematoonkologicznymi (1846 pacjentów) oraz poddanych HSCT (342 pacjentów) w latach 2014-2015, u których potwierdzono mikrobiologicznie zakażenie gronkowcowe. Pacjenci byli leczeni w 14 ośrodkach onkologii dziecięcej lub w 5 pediatrycznych ośrodkach przeszczepiania komórek krwiotwórczych. Wyniki porównano z analogicznymi danymi z lat 2012-2013, uprzednio opublikowanymi (4). Przyjęto metodykę analizy analogiczną do wcześniej opisanej (4).
Analiza statystyczna
Częstość zakażeń porównano testem χ2, a w przypadku znamienności statystycznej wyznaczono iloraz szans (OR, ang. odds ratio) z 95% przedziałem ufności (95%CI, ang. confidence interval). Mediany czasu występowania zakażeń porównano testem Manna-Whitneya. Częstości kumulacyjne występowania zakażeń wyznaczono metodą Kaplana-Meiera i porównano testem log-rank.
WYNIKI
Liczba i częstość zakażeń
W latach 2014-2015 zakażenia gronkowcowe rozpoznano w 341 posiewach u pacjentów PHO oraz 58 u pacjentów poddawanych HSCT, co stanowiło odpowiednio 59,1 i 49,6% (p = 0,057) wszystkich izolowanych bakterii Gram-dodatnich spoza przewodu pokarmowego. W 82 przypadkach pacjentów nieprzeszczepowych oraz 16 przypadkach pacjentów po HSCT zakażenia gronkowcowe powtarzały się, tak więc odsetek chorych, u których rozpoznano zakażenie o etiologii gronkowcowej, wyniósł 13,7% (252/1846) wśród pacjentów oddziałów hematoonkologicznych oraz 12,3% (42/342) u pacjentów poddawanych przeszczepieniu komórek krwiotwórczych (p = 0,7) (ryc. 1). Mediana czasu zakażeń gronkowcowych u pacjentów po HSCT licząc od dnia przeszczepienia wynosiła 8 dni, natomiast u pacjentów poddawanych chemioterapii, licząc od dnia rozpoczęcia terapii przeciwnowotworowej – 4 miesiące (p < 0,001).
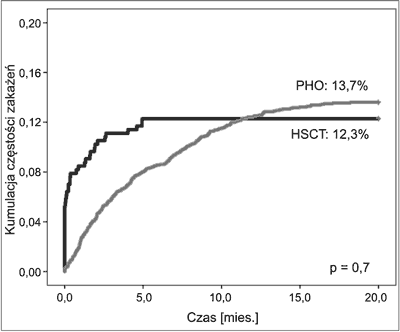
Ryc. 1. Częstość kumulacyjna zakażeń gronkowcowych w latach 2014-2015
W poprzednim 24-miesięcznym okresie obserwacji (lata 2012-2013) (4) kumulacyjna częstość zakażeń gronkowcowych wynosiła odpowiednio 6,7 (118/1768) i 8,4% (26/308), co wskazuje na istotny wzrost częstości zakażeń gronkowcowych (p < 0,0001; OR = 2,2; 95%CI = 1,7-2,8) w latach 2014-2015 wśród pacjentów oddziałów hematoonkologicznych (tab. 1).
Tab. 1. Częstość zakażeń gronkowcowych
| | 2012-2013 | 2014-2015 | p |
| Pacjenci PHO | 118/1768 (6,7%) | 252/1846 (13,7%) | < 0,0001 |
| Pacjenci HSCT | 26/308 (8,4%) | 42/342 (12,3%) | 0,110 |
| p | 0,259 | 0,494 | |
Szczepy Staphylococcus sp.
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
24 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
59 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
119 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 28 zł
Piśmiennictwo
Averbuch D, Cordonnier C, Livermore DM et al.: Targeted therapy against multi-resistant bacteria in leukemic and hematopoietic stem cell transplant recipients: Guidelines of the 4th European Conference on Infections in Leukemia (ECIL-4, 2011). Haematologica 2013; 98: 1836-1847.
Averbuch D, Orasch C, Cordonnier C et al.: European guidelines for empirical antibacterial therapy for febrile neutropenic patients in the era of growing resistance: Summary of the 2011 4th European Conference on Infections in Leukemia. Haematologica 2013; 98: 1826-1835.
Styczynski J, Czyzewski K, Wysocki M et al.: Increased risk of infections and infection-related mortality in children undergoing haematopoietic stem cell transplantation compared to conventional anticancer therapy: A multicentre nationwide study. Clin Microbiol Infect 2016; 22: 179.e171-179.e110.
Styczyński J, Jachna-Sawicka K, Czyżewski K et al.: Zakażenia gronkowcowe u dzieci z chorobami nowotworowymi lub poddawanymi przeszczepieniu komórek krwiotwórczych. Pediatr Pol 2015; 90: 26-31.
McNeil JC, Ligon JA, Hulten KG et al.: Staphylococcus aureus infections in children with congenital heart disease. J Pediatric Infect Dis Soc 2013; 2: 337-344.
El Zakhem A, Chaftari AM, Bahu R et al.: Central line-associated bloodstream infections caused by staphylococcus aureus in cancer patients: Clinical outcome and management. Ann Med 2014; 46: 163-168.
O’Connor D, Bate J, Wade R et al.: Infection-related mortality in children with acute lymphoblastic leukemia: An analysis of infectious deaths on UKALL2003. Blood 2014; 124: 1056-1061.

