Justyna Koszarska-Mirek, *Jakub Orleański
Brzuszna postać fibromatozy – opis przypadku, przegląd metod terapeutycznych
Abdominal desmoid-type fibromatosis – a case report and an overview of treatment options
Department of General Surgery with the Department of Oncological Surgery, The Independent Public Healthcare Facility in Świdnica
Head of Department: Adam Biernacki, PhD
Streszczenie
Fibromatoza (inaczej desmoid, guz desmoidalny, włókniakowatość) to nowotwór należący do grupy rozrostów tkanki włóknistej. Cechuje go brak możliwości dawania przerzutów odległych, lecz wykazuje miejscową złośliwość – agresywne naciekanie otaczających tkanek – i dużą skłonność do nawrotów po miejscowej resekcji.
Częstość występowania fibromatozy to 2-4 przypadki na milion osób w ciągu roku. Grupę desmoidów podzielono na formy: pozabrzuszną, brzuszną i wewnątrzbrzuszną. Najczęstsze postaci są sporadyczne, lecz obserwuje się współistnienie z zespołem rodzinnej polipowatości gruczolakowatej (FAP) tworzące zespół Gardnera. W terapii stosuje się: leczenie chirurgiczne, aktywną obserwację, hormonoterapię, niesteroidowe leki przeciwzapalne, chemioterapię, radioterapię.
Przedstawiony przypadek ma na celu zwrócenie uwagi na trudności w wyborze odpowiedniej terapii, ograniczenia leczenia chirurgicznego, aspekt psychologiczny schorzenia oraz konieczność aktywnego poszukiwania nowoczesnych rozwiązań diagnostyczno-leczniczych.
Autorzy prezentują przypadek 26-letniego pacjenta, u którego finalnie rozpoznano guz desmoidalny naciekający ściany oraz narządy wewnętrzne jamy brzusznej. Chory zgłosił się do szpitala powiatowego z podejrzeniem niedrożności przewodu pokarmowego. Z wywiadu uzyskano informację, iż wyczuł on u siebie guz powłok około 9 miesięcy przed przyjęciem.
Summary
Fibromatosis (desmoid, desmoid tumour) is a tumour belonging to the group of fibrous tissue proliferative diseases. Although the tumour cannot produce distant metastases, it shows local malignancy by invading adjacent tissues, as well as high recurrence rates after local resection.
The incidence of fibromatosis is 2-4 cases per 1 million inhabitants per year. Three types of fibromatosis have been distinguished: extra-abdominal, abdominal wall and intra-abdominal type. Although the most common types are sporadic, coexistence with familial adenomatous polyposis (FAP), known as the Gardner’s syndrome, is observed. Available therapeutic options include surgical treatment, watchful waiting, hormone therapy, non-steroid anti-inflammatory drugs, chemotherapy and radiation therapy.
This case report aims to draw attention to the difficulties in selecting an appropriate treatment option, limited surgical treatment, the psychological aspect of the disease, as well as the need to actively search for modern diagnostic and therapeutic solutions.
We present a case of a 26-year-old patient who was ultimately diagnosed with a desmoid tumour invading the abdominal wall and internal abdominal organs. The patient presented to a county hospital due to suspected gastrointestinal obstruction. It was found from medical history that the patient had palpated a tumour of the abdominal wall 9 months before admission.

Wstęp
Fibromatoza (guz desmoidalny, włókniakowatość) to nowotwór o pośredniej złośliwości zaliczany do rozrostów tkanki włóknistej z fibroblastów i miofibroblastów (1), którego cechują miejscowa złośliwość, polegająca na agresywnym naciekaniu otaczających tkanek, oraz częste nawroty po chirurgicznym usunięciu (2). Zmiany nie dają przerzutów odległych i nie tworzą pseudotorebki (2). Zwyczajowy podział fibromatozy wyróżnia trzy postaci: o lokalizacji pozabrzusznej (ok. 60%), powłok jamy brzusznej (25%) i wewnątrzbrzuszną (15%). (2). Podejrzenie rozpoznania można wysunąć na podstawie badań obrazowych, jednak podstawą do postawienia diagnozy jest wynik badania histopatologicznego (1). Choroba występuje najczęściej w przedziale wiekowym 25-35 lat, z częstością 2-4 przypadki na milion osób w ciągu roku; wśród pacjentów przeważają kobiety (3). Należy poddać ją różnicowaniu z zapalnym guzem miofibroblastycznym, GIST, mięśniakiem gładkokomórkowym (łac. leiomyoma), LMS (łac. leiomyosarcoma), LGFMS (ang. low-grade fibromyxoid sarcoma), włokniakomięsakiem (łac. fibrosarcoma), blizną, keloidem (3). Fibromatoza występuje także na podłożu dziedzicznym u około 10-25% pacjentów z zespołem rodzinnej polipowatości jelit (ang. familial adenomatous polyposis – FAP) (3). Wspólne występowanie tych dwóch schorzeń określamy zespołem Gardnera, którego przyczyną w większości przypadków jest mutacja w genie supresorowym APC (3).
Opis przypadku
Dnia 11 marca 2017 roku do powiatowego ośrodka zgłosił się 26-letni mężczyzna z bólami brzucha trwającymi od 3 dni, trudnościami z oddaniem stolca i gazów. Podczas wywiadu ustalono, że na 9 miesięcy przed zgłoszeniem się do szpitala chory wyczuł w okolicy lewego dołu biodrowego guz w powłokach jamy brzusznej. W wywiadzie padaczka i nikotynizm. Pacjent w stanie ogólnym dobrym, w badaniu przedmiotowym w zakresie klatki piersiowej bez odchyleń od normy. Brzuch miękki, bez objawów otrzewnowych, w lewym dole biodrowym znajdował się wyczuwalny w powłokach rozległy, twardy guz o średnicy około 12-14 cm. Per rectum: nihil. W wykonanych przy przyjęciu badaniach laboratoryjnych wykazano następujące odchylenia:
– HGB 12,8 g/dl,
– poziom neutrofili 80,5%,
– obecność ketonów w moczu,
– CRP 180,43 mg/l,
– poziom sodu 133 mmol/l.
Tomografia komputerowa jamy brzusznej wykluczyła niedrożność przewodu pokarmowego, natomiast wykazała naciek dystalnej części zstępnicy i proksymalnej części esicy, z pogrubieniem ścian, pasmami zatarcia otaczającej tkanki tłuszczowej, z płynem, pogrubieniem blaszek otrzewnej. Zmiany naciekowe dochodziły do bocznej ściany jamy brzusznej na wysokości podbrzusza z ich zatarciem, a następnie pogrubieniem mięśnia skośnego i prostego brzucha po stronie lewej – do maksymalnego wymiaru AP 88 mm – ciągnącym się do wysokości spojenia łonowego. Obszary w powłokach niejednorodne – umiarkowanie hyperdensyjne w skaningu przeglądowym (ryc. 1). W korelacji z obrazem klinicznym rozpoznano nowotwór powłok brzucha z wtórnym naciekiem narządów jamy brzusznej i pacjenta skierowano do Kliniki Nowotworów Tkanek Miękkich, gdzie wykonano biopsję nacieku ściany jamy brzusznej.
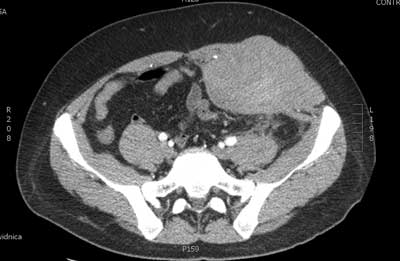
Ryc. 1. Obraz tomograficzny powłok jamy brzusznej z dnia 11.03.2017 roku
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Krzakowski M, Potemski P, Warzocha K, Wysocki P: Onkologia kliniczna. T. II. Via Medica, Gdańsk 2015.
2. Jeziorski A, Szawłowski A, Towpik E: Chirurgia onkologiczna. T. III. Wydawnictwo Lekarskie PZWL, Warszawa 2009.
3. Rutkowski P: Biblioteka chirurga onkologa. Mięsaki tkanek miękkich. Via Medica, Gdańsk 2015.
4. von Mehren M, Lor Randall R, Benjamin RS et al.: Soft tissue sarcoma. Version 1.2016. J Natl Compr Canc Netw 2016.
5. Kasper B: Systemic treatment approaches for sporadic desmoid-type fibromatosis: scarce evidence and recommendations. Oncol Res Treat 2015; 38(5): 244-248.
6. van Broekhoven DL, Deroose JP, Bonvalot S et al.: Isolated limb perfusion using tumour necrosis factor alpha and melphalan in patients with advanced aggressive fibromatosis. Br J Surg 2014; 101: 1674-1680.
7. Kujak JL, Liu PT, Johnson GB et al.: Early experience with percutaneous cryoablation of extra-abdominal desmoid tumors. Skeletal Radiol 2010; 39: 175-182.


