© Borgis - Postępy Nauk Medycznych 5/2011, s. 388-394
*Hanna Puchalska-Krotki, Ewa Marcinowska-Suchowierska
Stabilna choroba wieńcowa w wieku podeszłym – odrębności w diagnostyce i leczeniu
Stable coronary artery disease – diagnostic and therapeutic differencies in the elderly
Klinika Medycyny Rodzinnej, Chorób Wewnętrznych i Chorób Metabolicznych Kości Centrum Medycznego Kształcenia Podyplomowego
Kierownik Kliniki: prof. dr hab. med. Ewa Marcinowska-Suchowierska
Streszczenie
Przedłużenie życia jako wynik postępu cywilizacyjnego powoduje zwiększenie liczby osób w podeszłym wieku. Starzenie się populacji wiąże się z występowaniem licznej grupy pacjentów z chorobą wieńcową. Biorąc pod uwagę obecny stan wiedzy medycznej, konieczne jest zastosowanie optymalnego leczenia farmakologicznego i najwłaściwszej metody rewaskularyzacji (przezskórnej angioplastyki – PCI lub pomostowania aortalno-wieńcowego-CABG). Liczne dostępne badania diagnostyczne i ocena kliniczna pozwalają na podjęcie właściwej decyzji.Opublikowane wyniki badań wskazują, że z jednej strony zabiegi rewaskularyzacyjne wiążą się z wyższą śmiertelnością, z drugiej zaś istotnie poprawiają jakość życia pacjentów w wieku podeszłym. Decyzję odnośnie kwalifikacji do sposobu leczenia należy podejmować indywidualnie a zarazem zgodnie z wytycznymi. Istnieje potrzeba wykonywania dalszych badań z randomizacją, których wyniki ułatwiłyby wybór odpowiedniej metody leczenia. Starość cechuje wiele różnic zarówno pod względem oceny klinicznej, diagnostyki i leczenia. Jednak metody leczenia ustalone w oparciu o wytyczne towarzystw kardiologicznych w większości nie różnią się od tych, które są stosowane u pacjentów młodszych.
Summary
Life extension in relation to the progress of civilization increases the number of people in old age. Aging of population is associated with the occurrence large group of patients with coronary artery disease. Taking into account the current state of medical knowledge is necessary to use optimal pharmacological and the best method of revascularisation (percutaneous coronary intervention – PTCA or coronary artery bypass grafting – CABG). Many available diagnostic tests and clinical evaluation allows to make the right decision. Published results indicate that, on one hand revascularization procedures are associated with higher mortality, on the other hand significantly improves the quality of life in elderly patients. A decision regarding eligibility for treatment should be taken individually and also in accordance with the guidelines. There is a need to perform further randomized studies, the results of which would facilitate the selection of appropriate treatment. Old age is characterized by many differences in terms of both clinical evaluation, diagnosis and treatment. However management patterns based on societies guidelines in most are not different from those recommended to younger patients.

WPROWADZENIE
W ciągu ostatnich lat, wraz z rozwojem cywilizacyjnym krajów uprzemysłowionych obserwuje się zjawisko starzenia się społeczeństwa w następstwie poprawy warunków ekonomicznych i postępu medycyny. Wydłużająca się średnia długość życia powoduje zwiększenie liczby osób z chorobami układu sercowo--naczyniowego, a zwłaszcza choroby wieńcowej.
Wg rocznika statystycznego w roku 2008 w Polsce liczba osób powyżej 65. r.ż. stanowiła 13,5% ludności, a 3,1% społeczeństwa przekraczała 80 lat. Prognozuje się, że w 2050 r. liczba Polaków powyżej 65. r.ż. przekroczy 22% populacji (1-3). Wydłużenie życia powoduje, że coraz więcej osób w wieku podeszłym trafia pod opiekę lekarzy specjalistów medycyny rodzinnej i innych specjalności. Starość nie jest sama w sobie chorobą, ale jednocześnie wiek pozostaje niemodyfikowalnym czynnikiem ryzyka powikłań sercowo-naczyniowych. Choroby układu krążenia występują u ok. 80% populacji osób w wieku podeszłym. Mimo dużego rozpowszechnienia tych chorób nadal nie ma dużych badań randomizowanych obejmujących pacjentów w wieku podeszłym, a wytyczne dotyczące diagnostyki i leczenia opierają się na wynikach z badań, w których pacjenci ci stanowią jedynie mniej liczne podgrupy. Z tego powodu chorzy w wieku podeszłym wymagają indywidualnej oceny i wielodyscyplinarnej opieki (2, 3).
CZYNNIKI RYZYKA SERCOWO-NACZYNIOWEGO W WIEKU PODESZŁYM
Proces miażdżycowy postępuje wraz z wiekiem i zachorowalność na chorobę wieńcową wzrasta. Liczne badania udokumentowały pogłębiającą się, związaną z wiekiem dysfunkcję śródbłonka inicjującą rozwój miażdżycy tętnic. Współistniejące niezależnie od procesu starzenia choroby, jak nadciśnienie tętnicze, cukrzyca, przewlekłe choroby zapalne upośledzające funkcję śródbłonka także prowadzą do rozwoju miażdżycy. Uznane czynniki ryzyka występowania choroby wieńcowej jak podwyższone stężenie cholesterolu całkowitego, jego frakcji LDL, palenie papierosów i płeć męska zwiększają prawdopodobieństwo zachorowania na chorobę wieńcową (3-7, 13).
Odrębności obrazu klinicznego choroby wieńcowej
Diagnostyka choroby wieńcowej w tej grupie pacjentów nastręcza wiele trudności. Objawy kliniczne mają nietypowy charakter. Podwyższony próg bólu spowodowany niedokrwieniem włókien czuciowych, dysfunkcją układu autonomicznego powoduje, że bóle w klatce piersiowej nie są odczuwane przez chorego lub mają nietypowy charakter (1-3, 5, 13). Częściej objawiają się jako duszność, uczucie zmęczenia, nudności czy bóle brzucha i określane są jako ekwiwalent dławicy. Częstsze jest występowanie niemego niedokrwienia. Mała aktywność fizyczna może nie ujawnić dolegliwości.
Wiek podeszły cechuje występowanie kilku chorób jednocześnie. Współistnienie chorób układu oddechowego, nerwowego, kostno-stawowego, choroby refluksowej czy wrzodowej powoduje, że dolegliwości mogą być interpretowane jako niezwiązane z układem krążenia. Niejednokrotnie utrudnione jest nawiązanie kontaktu z pacjentem pozwalającego na uzyskanie wywiadu z powodu zaburzenia funkcji kory mózgowej powstałego w następstwie niewydolności krążenia mózgowego.
Wiek podeszły stwarza zwiększone ryzyko wystąpienia groźnych powikłań sercowo-naczyniowych choroby wieńcowej jak zawał serca, zgon i udar mózgowy. Czynnikami, które należy uwzględnić podczas pierwszego kontaktu z pacjentem w określeniu tego ryzyka są: przebyty zawał serca, przebyte zabiegi rewaskularyzacyjne, miażdżyca innych tętnic niż wieńcowe, współistniejąca niewydolność krążenia, a także cukrzyca, nadciśnienie tętnicze i niewydolność nerek (1, 3).
DIAGNOSTYKA CHOROBY WIEŃCOWEJ
Diagnostyka laboratoryjna
Z uwagi na wysokie prawdopodobieństwo występowania innych poza chorobą wieńcową chorób w wieku podeszłym szczególnego znaczenia nabiera wykonanie badań laboratoryjnych identyfikujących czynniki mogące nasilać niewydolność wieńcową. Niezbędne jest wykonanie badania składu morfologicznego krwi w celu rozpoznania niedokrwistości, poziomu TSH, aby wykluczyć nadczynność lub niedoczynność tarczycy i badania dokumentujące współistnienie zakażenia.
Nadal podstawowe znaczenie ma oznaczenie lipidogramu, poziomu glukozy w surowicy krwi, wskaźników laboratoryjnych wydolności nerek i kwasu moczowego (1, 3, 4).
Elektrokardiogram spoczynkowy
W elektrokardiogramie osób starszych występuje szereg nieprawidłowości, co w istotny sposób utrudnia interpretację zapisu, a mianowicie zaburzenia przewodzenia śródkomorowego, przedsionkowo-komorowego, bloki odnóg i przerost lewej komory. Znaczenie ma wykonanie badania w czasie bólu. 24-godzinne monitorowanie EKG met. Holtera wykonujemy w przypadku współistniejącej arytmii, a także w celu wykrywania niemego niedokrwienia (1, 3, 4).
Elektrokardiogram wysiłkowy
Badanie służy wykrywaniu niedokrwienia w przypadkach, kiedy dolegliwości są nietypowe, a prawdopodobieństwo rozpoznania choroby wieńcowej jest pośrednie. W wieku podeszłym istnieje szereg ograniczeń interpretacji wyniku badania, a mianowicie: ograniczona zdolność do wykonania wysiłku (siedzący tryb życia, otyłość, inne choroby współistniejące utrudniające poruszanie się), częstsze zmiany w spoczynkowym EKG, więcej wyników fałszywie ujemnych, mimo że podeszły wiek wiąże się z większym prawdopodobieństwem występowania choroby wieńcowej, większa jest także liczba wyników fałszywie dodatnich (LVH, po zawale serca, wpływ digoksyny).
Test należy wykonywać stosując zmodyfikowaną wersję protokołu badania (3, 4, 7).
Testy obciążeniowe radioizotopowe i echokardiograficzne
Do testów tych kwalifikuje się pacjentów, którzy nie mogą wykonać testu wysiłkowego, lub występują ograniczenia interpretacji elektrokardiogramu. Zastosowanie mają: echokardiografia obciążeniowa z użyciem dobutaminy lub dipirydamolu i scyntygrafia perfuzyjna z talem 201. Badania te cechuje większa wartość diagnostyczna niż test wysiłkowy. Mają one również wartość prognostyczną. Ustalenie wielkości obszaru niedokrwienia pozwala na przewidywanie niekorzystnych zdarzeń sercowo-naczyniowych (4, 8, 10).
Wielorzędowa tomografia komputerowa naczyń wieńcowych
Do badania kwalifikuje się pacjentów z niskim i umiarkowanym prawdopodobieństwem choroby wieńcowej, z nietypowymi bólami w klatce piersiowej i niejednoznacznym wynikiem testu wysiłkowego. Ograniczeniem metody jest zagrożenie pokontrastowego uszkodzenia nerek u osób w wieku podeszłym. Konieczne jest odpowiednie nawodnienie chorego przed badaniem oraz modyfikacja leczenia przez np. odstawienie metforminy. Pamiętać należy także o wysokiej dawce promieniowania jaką pacjent otrzymuje podczas badania (3, 4).
Koronarografia
Koronarografia jest metodą z wyboru w klasie III i IV dławicy piersiowej wg CCS pozostającej bez odpowiedzi na optymalne leczenie farmakologiczne, po zatrzymaniu krążenia, przy współistniejących ciężkich arytmiach komorowych, u pacjentów po CABG i PCI, u których nastąpił wczesny nawrót dławicy – wg wytycznych ACC/AHA do 6 mies. U osób w wieku podeszłym badanie obciążone jest większym ryzykiem wystąpienia powikłań (pokontrastowe uszkodzenie nerek, uszkodzenie naczynia, krwawienie, zawał serca, udar mózgu, zgon) (3, 4).
RTG klp.
U chorych z objawami niewydolności krążenia, wady zastawkowej, choroby płuc bądź oskrzeli należy wykonać badanie radiologiczne klatki piersiowej (3, 4).
Badanie echograficzne
Badanie to ma ograniczoną przydatność ze względu na wpływ innych chorób układu sercowo-naczyniowego występujących w starszej populacji. Występują również trudności wizualizacji z powodu rozedmy płuc, otyłości i zniekształcenia klatki piersiowej (3, 4).
LECZENIE STABILNEJ CHOROBY WIEŃCOWEJ
Leczenie farmakologiczne
Celem leczenia farmakologicznego jest poprawa jakości życia (ryc. 1) przez zapobieganie i łagodzenie objawów choroby oraz poprawa rokowania (ryc. 2) poprzez opóźnienie progresji, a nawet cofanie się miażdżycy i zapobieganie wystąpieniu groźnych powikłań sercowo-naczyniowych jak zawał serca, zgon i udar mózgowy. Pierwszym etapem postępowania jest w każdym przypadku zastosowanie odpowiedniej diety i modyfikacja stylu życia. Standardy leczenia w chorobie wieńcowej są podobne w grupie chorych młodszych i w wieku podeszłym.
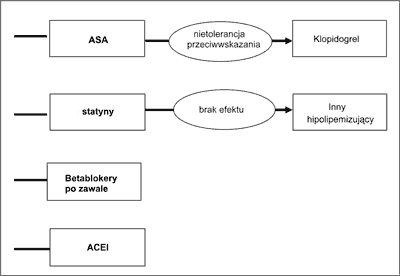
Ryc. 1. Leczenie farmakologiczne w celu poprawy rokowania wg Wytycznych Europejskiego Towarzystwa Kardiologicznego 2006.
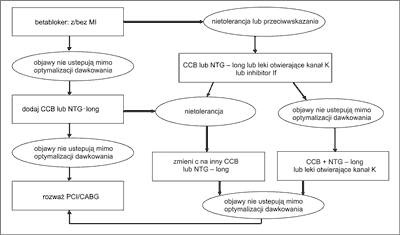
Ryc. 2. Leczenie farmakologiczne w celu redukcji objawów wg Wytycznych Europejskiego Towarzystwa Kardiologicznego 2006.
Leki przeciwpłytkowe
Wiek podeszły cechuje szereg zmian w układzie hemostazy. Zwiększa się ryzyko zakrzepicy. Główną przyczynę tej patologii stanowi wzrost reaktywności płytek krwi w następstwie zwiększenia w nich zawartości fosfolipidów oraz upośledzenie funkcji śródbłonka. Leczenie przeciwpłytkowe stanowi podstawę leczenia stabilnej choroby wieńcowej.
Aspiryna i inne leki przeciwpłytkowe zmniejszają ryzyko wystąpienia groźnych powikłań sercowo-naczyniowych.
Stosowanie aspiryny w prewencji pierwotnej wg wytycznych ACC/AHA opracowanych w roku 2009 pozostaje dyskusyjne. Z opublikowanych badań wynika, że w wieku podeszłym ryzyko krwawienia z przewodu pokarmowego i do centralnego układu nerwowego jest istotnie wyższe.
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Kośmicki M: Choroba niedokrwienna serca u pacjenta w zaawansowanym wieku. Przew Lek 2002; 5, 8: 49-58.
2. Bis J, Bochenek A: Jak inwazyjnie leczyć seniorów z chorobą wieńcową? Kardiologia na co Dzień 2010; 5: 108-12.
3. Rozumko A, Wdowczyk-Szulc J, Nowak R et al.: Stabilna choroba wieńcowa u pacjentów w wieku podeszłym. Terapia 2009; 9 (230): 52-57.
4. Gryglewska B: Trudności diagnostyczne i odrębności farmakoterapii chorób układu krążenia u osób w podeszłym wieku. Przew Lek 2007; 8: 57-67.
5. Małek ŁA, Grabowski M, Filipiak KJ, Opolski G: Wytyczne farmakoterapii u pacjentów ze stabilną dławicą piersiową. Przew Lek 2006; 6: 46-51.
6. Simoons ML, Windecker S: Chronic stable coronary artery disease: drugs vs. revascularization. European Heart Journal 2010; 31: 530-41.
7. Ścibisz A, Górko D: Choroba niedokrwienna serca u pacjentów w wieku podeszłym – odmienności kliniczne, diagnostyczne i terapeutyczne. Terapia 2010; 9 (246): 13-18.
8. Schuijf JD, Wijns W, Jukema JW et al.: Relationship Between Noninvasive Coronary Angiography With Multi-Slice Computed Tomography and Myocardial Perfusion Imaging. J Am Coll Cardiol 2006; 48: 2508-14.
9. Yalçin H, Aktaş A, Erol T et al.: Myocardial perfusion SPECT and dobutamine stress tissue Doppler imaging in evaluation of patients with stable angina pectoris. Anadolu Kardiyol Derg 2010; 10 (4): 334-39.
10. Valeti US, Miller TD, Hodge DO, Gibbons RJ: Excercise Single-Photon Emission Computed Tomography Provides Effective Risk Stratiffication of Elderly Men and Elderly Woman. Circulation 2005; 111: 1771-76.
11. Strzelak A: Modyfikacja stylu życia w profilaktyce wtórnej choroby niedokrwiennej serca u pacjentów po ostrym zespole wieńcowym z uniesieniem odcinka ST. Kadiologia na co Dzień 2008; 3 (4): 105-08.
12. Kuch M: Kardiologia wieku podeszłego – cele diagnostyki i terapii. Odrębności terapii farmakologicznej niewydolności serca. Kardiologia na co Dzień 2010; 5: 80-84.
13. Capodanno D, Angiolillo DJ: Antithrombotic Therapy in the Elderly. J Am Coll Cardiol 2010; 56: 1683-92.
14. Al-Mallah Mouaz H, Tleyjeh Imad M, Abdel-Latif Ahmed A, Weaver WD: Angiotensin-Converting Enzyme Inhibitors in Coronary Artery Disease and Preserved Left Ventricular Systolic Function A Systematic Review and Meta-Analysis of Randomized Controlled Trials. J Am Coll Cardiol 2006; 47: 1576-83.
15. Ali R, Alexander KP: Statins for the primary prevention of cardiovascular events in older adults: a review of the evidence. Am J Geriatr Pharmacother 2007; 5 (1): 52-63.
16. Pietrasik A, Rdzanek A, Kochman J, Filipiak AJ: Ocena ryzyka okołozabiegowego przed planowaną rewaskularyzacją mięśnia sercowego. Kardiologia po Dyplomie 2011; 10 (2): 71-76.
17. Kowalczuk A, Heredyńska-Wąs M, Foremny J et al.: Leczenie kardiochirurgiczne chorych w wieku podeszłym – wyzwanie, ale i sprawdzian dla leczących. Kardiologia na co Dzień 2010; 5: 90-92.
18. Leszczyk M, Pawlak MM, Grabowski M: Stabilna choroba wieńcowa – współczesne fakty i dylematy. Kardiologia na co Dzień 2009; 4 (2): 49-53.
19. TIME Investigators: Trial of invasive versus medical therapy in elderly patients with chronic symptomatic coronary-artery disease (TIME): a randomised trial. Lancet 2001; 358 (9286): 951-57.
20. Pfisterer M, Buser P, Osswald S et al.: Outcome of elderly patients with chronic symptomatic coronary artery disease with an invasive vs optimized medical treatment strategy: one-year results of the randomized TIME trial. JAMA 2003; 289 (9): 1117-23.
21. Pfisterer M for the TIME Investigators: Long-term outcome in elderly patients with chronic angina managed invasively versus by optimized medical therapy: four-year follow-up of the randomized trial of invasive versus medical therapy in elderly patients (TIME). Circulation 2004; 110 (10): 1213-18.
22. Graham MM, Ghali WA, Faris PD, Galbraith PD, Knudtson ML for the Alberta Provincial Project for Outcomes Assesment in Coronary Heart Disease (APPROACH) Investgators: Survival after coronary revascularisation in the elderly. Circulation 2002; 105 (20): 2378-84.
23. Graham MM, Norris CM, Galbraith PD, Knudtson ML, Ghali WA for the APPROACH Investigators: Quality of life after coronary revascularization in the elderly. Eur Heart J 2006; 27 (14): 1690-98.


